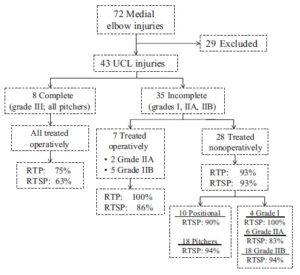
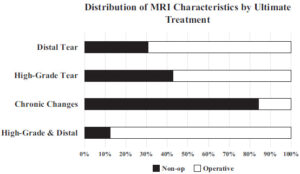
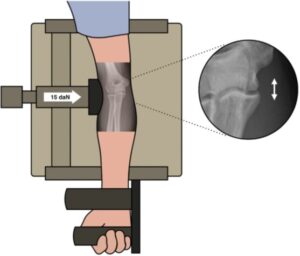
メジャーリーグ(MLB)健康・外傷障害追跡システム(HITS)から2011-2016年にトミー・ジョン手術を受けたMLB、マイナーリーグ(MiLB)投手は916名いました。うち投球プログラムの開始時期を確認できた選手が717名いました。研究論文は、この717名の復帰過程における投球プログラムを追っていました。手術を受けた時の平均年齢は、23.7歳で70%が先発投手、30%リリーフ投手でした。

マイルストーン
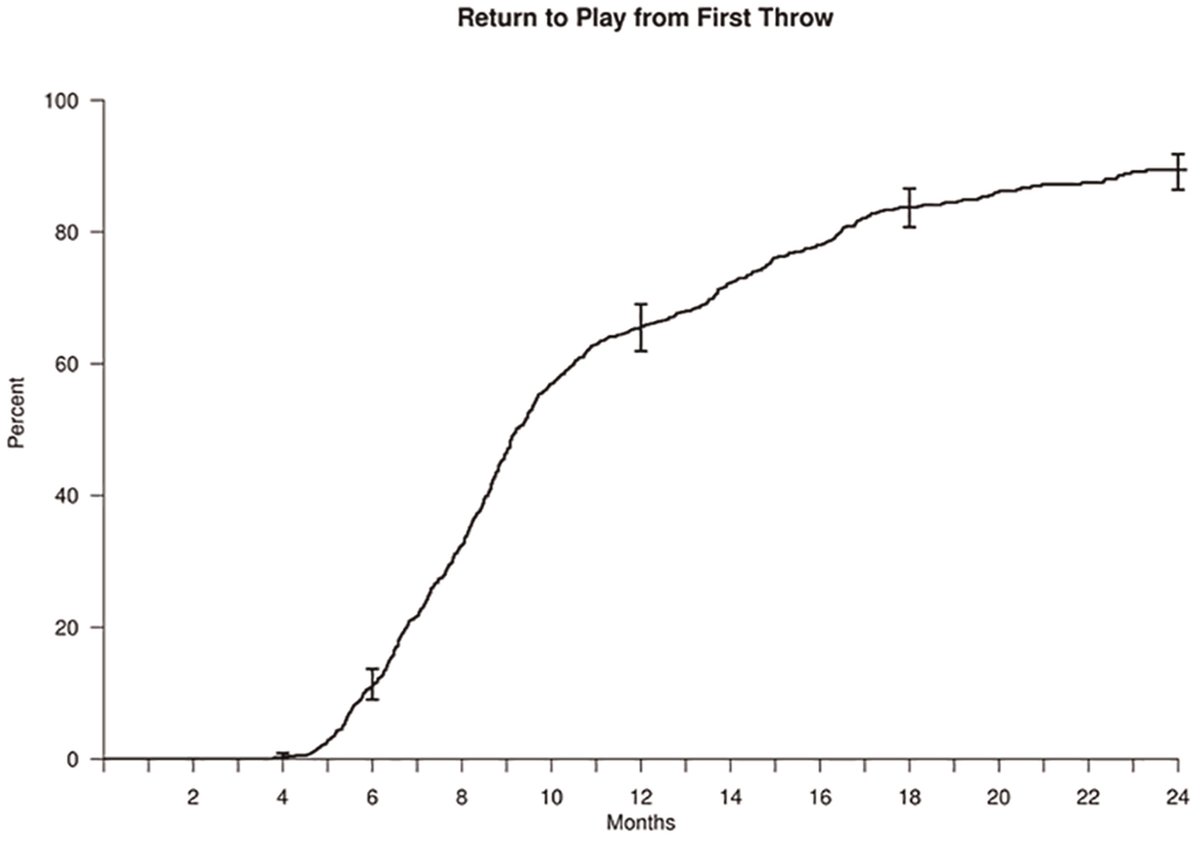
術後の投球開始の平均が4.9(2.8-14.9)ヵ月でした。94%(675名)は投球プログラムで過程を踏むことができました。
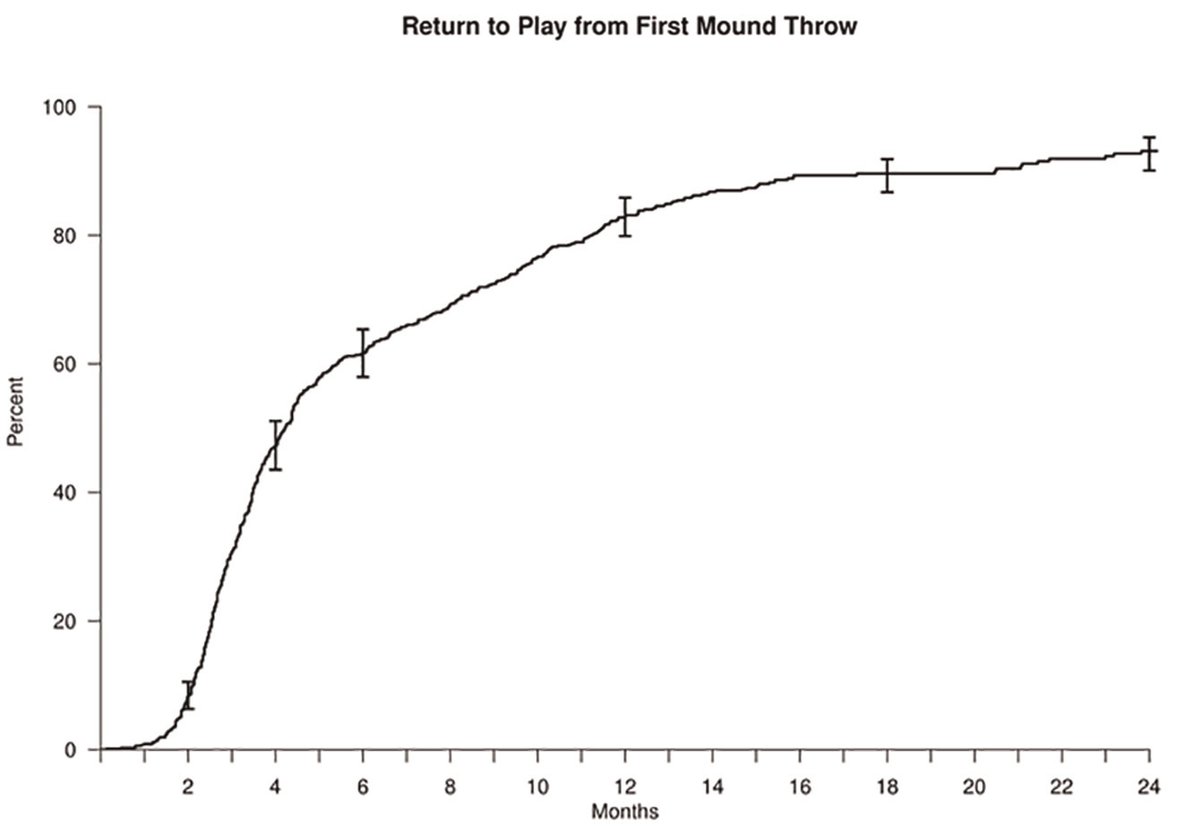
術後最初にマウンドで投球開始した平均が9.4ヵ月でした。マウンドまでの遠投距離の平均が41(32-91)m [135 (105-300フィート)]でした。
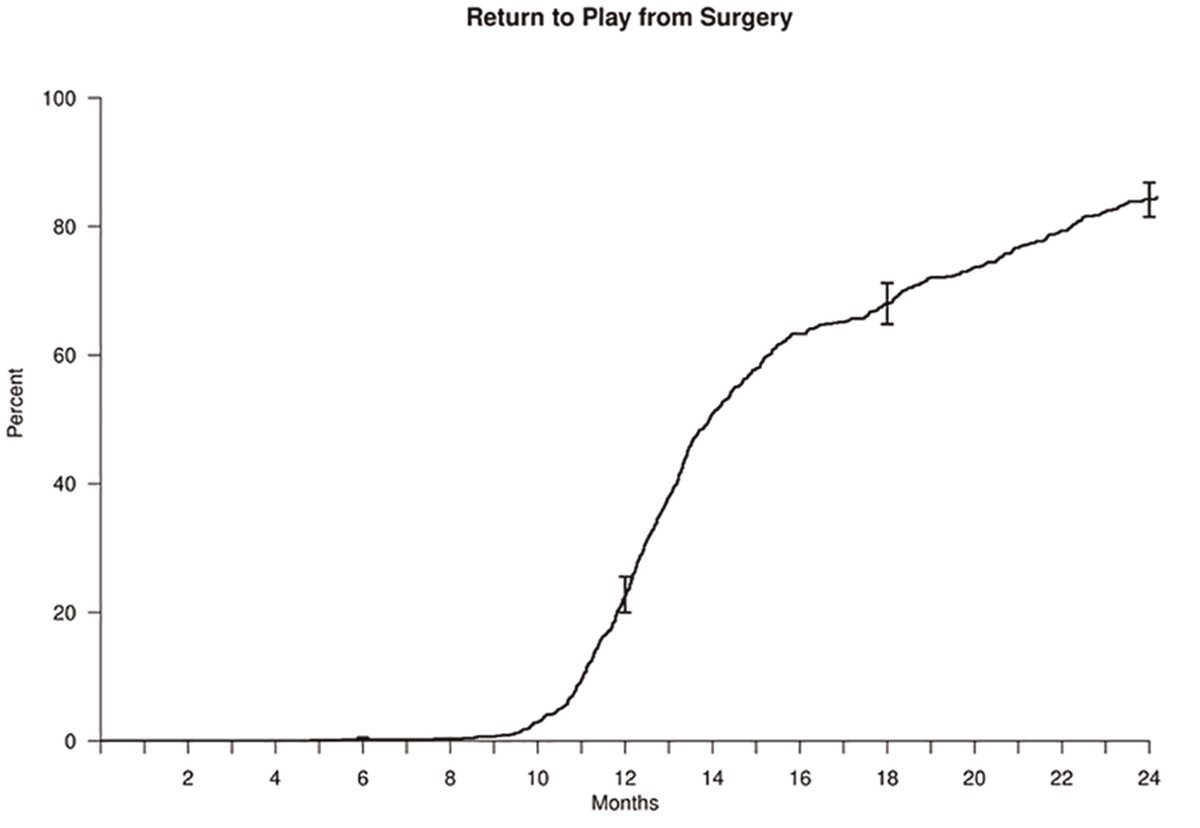
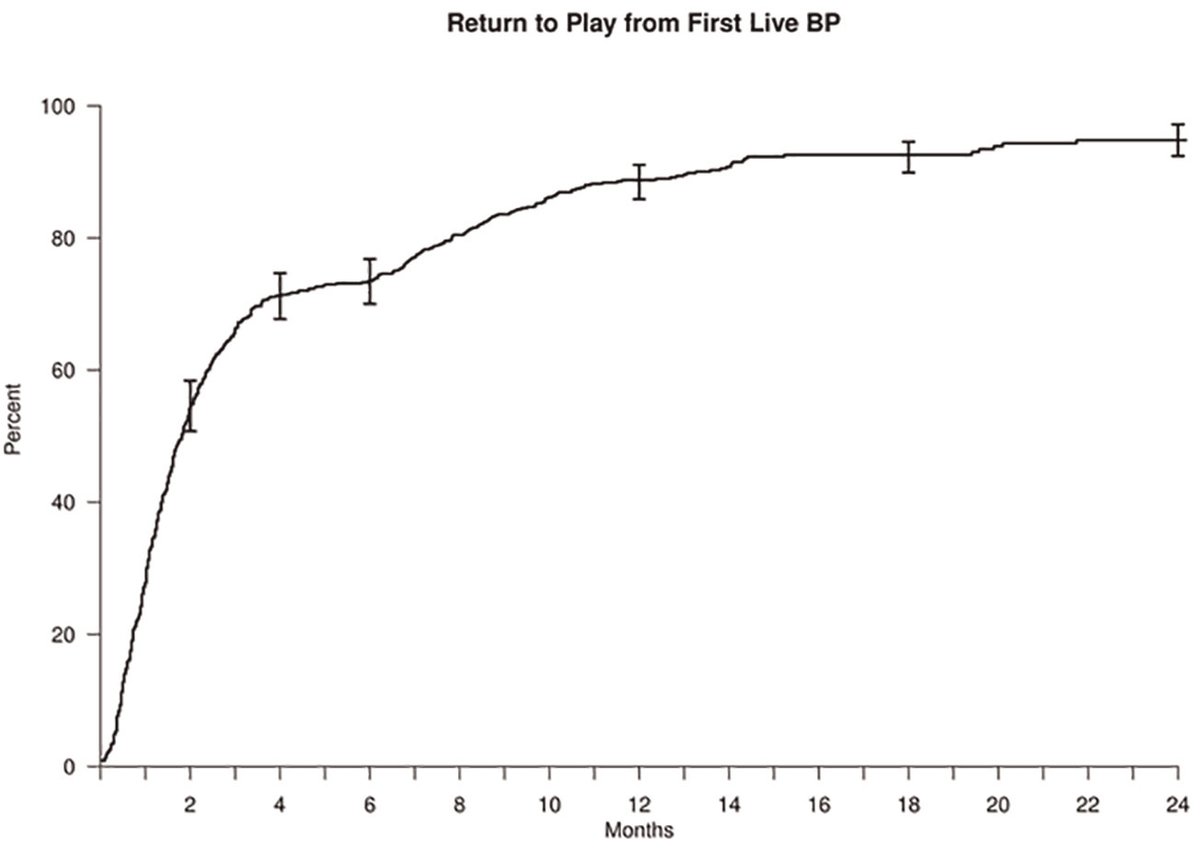
84%(599名)が復帰を果たし、その期間は術後14.9 ± 4.9ヵ月でした。術前レベル(の試合)まで復帰できたのが74%(528名)でした。
投球開始時期と復帰時期の相関
しかし術後の投球開始、マウンド、ライブBP(シート打撃)の各時期と復帰、術前レベル復帰時期に相関はありませんでした。下記のグラフを見ても分かりますように各平均時期からさらに復帰率は上がります。
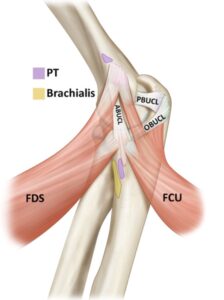
遠投と一定の球速
投球プログラムは、ライン投球を行い、最大下の努力と不安のないレベルで投げます。決められた距離と球速のガイドラインに沿うことが大切になります。これが投球強度をモニターするためのベストな方法になります。決められた距離のライン投球と球速ガイドラインに沿うことができないなら、山ボールで次のレベルに行かないことです。たとえば、27m(90フィート)の投球でボールの軌道は約3m(10フィート)より低く抑えます。
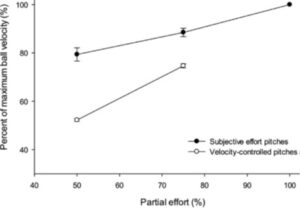
主観的な遠投と投球プログラムの違い
最近、肩を痛めた投手(社会人)がノースローとリハビリを経て、遠投90 mまで痛みなく投げることができました。そこで投球プログラム13週目の32 mの25球を3セット(セット間5分休憩)投げてもらいました。選手の最高球速が148 kmだったので124 km(範囲121-129 km)に設定しました。一貫して投げることから肩後方部の張りを作ることができました。このように球速をスピードガンで測って投げることが重要になります。選手の主観的な50%あるいは75%はスピードガンより速くなりますが、その一方で投球中に球速の加減もできます。
Dr. Keith Meisterの投球プログラム
MLBテキサスレンジャーズチーム医師のキース・マイスター(Keith Meister)医師が作成したトミー・ジョン手術後の投球プログラムを翻訳しました(原本)。
マイスター医師は、現役医師の中でMLB投手のトミー・ジョン手術を最も多く執刀しています。前田健太選手もマイスター医師によってトミー・ジョン手術(ハイブリッド式)を受けました。[ちなみに次に多いのが大谷翔平選手を執刀したニール・エルトラッシュ(Neal ElAttrache)医師です。]
KJOCスコアの活用
プロ投手は、レベルを下げての復帰はあり得ません。本来なら執刀医が投球プログラムを提供するものです。特段の指示がないならこの投球プログラムをお勧めします。トミー・ジョン手術後のリハビリは長期におよびます。投球プログラムは術後6ヵ月から開始しています。シート打撃レベル後、つまり試合に向けて主観的な肩、腕のコンディションをKJOCスコアで調べることもお勧めします。
*MLB投手とMiLB投手の術前レベルの復帰率は異なります。これは手術やリハビリ過程でなく単年契約のMiLB投手に比べ複数年契約ができるMLB投手つまり能力の違いによるものです。また今回の研究論文は、現在MLB投手に用いているハイブリッド式の復帰率は含まれていません。